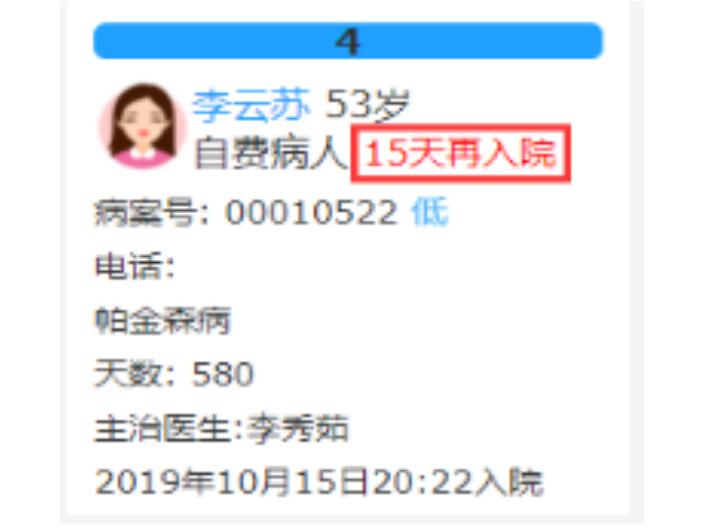
莱文DRGs预分组查询的功能特点有哪些?一:15天再入院提醒:1)、15天再入院计算规则:上次病历和本次病历为同一个DRG分组 ,本次入院时间减去上次出院时间 <= 15天;2)、Drg的点数计算规则: 上次分组病例点数及例均费用 减半计算。费用超限提醒:当住院费用达到例均费用的90%时,床卡页面进行提醒。二:高倍率病例提醒:高倍率病例:1)基准点数小于等于100点的DRG组中,费用高于该DRG组住院均次费用3倍的病例;2)基准点数大于100点且小于等于200点的DRG组中,费用高于该DRG组住院均次费用2.5倍的病例;3)基准点数大于200点的DRG组中,费用高于该DRG组住院均次费用2倍的病例。2、低倍率病例提醒:低倍率病例:住院总费用为该DRG组均次费用0.4倍及以下的病例(日间手术病例除外)。莱文DRG评估结果反映医生的医疗技术水平和素质素养。天津大型医院一般并发症目录诊断列表查询系统

莱文DRG系统对于患者有哪些好处?1. 提高诊疗质量:莱文DRG系统可以提高医院的诊疗质量,通过规范化服务流程,降低医疗服务的重复和浪费;同时可以有效地改善医生患者沟通与诊疗配合的问题,从而实现医患双方的目标。2. 减少医疗费用:莱文DRG系统可以根据不同类型的疾病给出明确的费用方案,避免因不明确费用而造成的浪费,同时优化资源配置,降低医疗成本,并向患者提供更加负责任的医疗服务。3. 避免医疗纠纷:通过提高医疗服务的规范性和标准化程度,降低了医疗事故的发生率,一定程度上避免医疗纠纷的发生,减少了医院和患者之间的矛盾。湖南智慧医院DRG医保付费系统DRG是“诊断相关分组”的缩写。
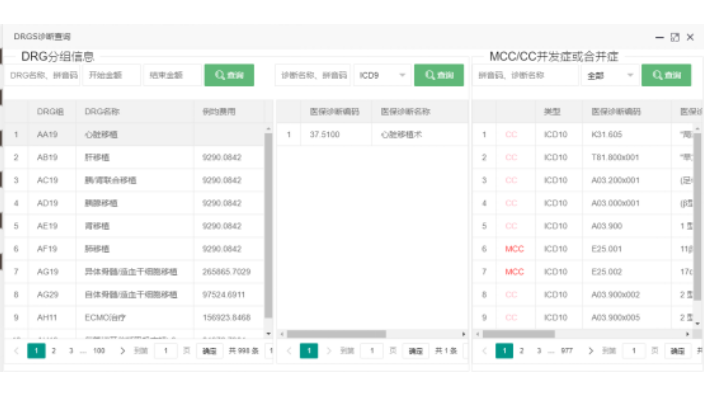
DRG是什么?DRG是一套管理工具,其产出众多的管理指标,而三级医院医疗质量管理本身也是个管理指标集,二者之间是对应的、互通的,他们都指向管理。一是医保费用,DRGs系统可有效构建出多维度、多方法、多指标和多部门的医保费用控制管理体系。目前院内可行的是医保费用占比分析及预测,可控制医药费用不合理增长,实现医疗卫生资源合理配置。二是医疗服务评价,比较不同科室、病区、医生的医疗服务能力、医疗服务效率、医疗服务安全。三是病种分析,分析病种组成、病种费用及占比、时间的控制、病种(手术/非手术)难度及占比分析、三四级手术RW区间分析、非手术RW区间分析及占比等。
使用莱文DRG系统有哪些优点?1. 为患者提供更好的医疗体验:莱文DRG系统可以提高医疗服务的质量,降低医疗服务的不必要重复,从而为患者提供更好的医疗体验。2. 提高医疗服务质量:莱文DRG系统可以对医疗服务进行监督、管理和评价,及时发现不足和问题,有助于医疗机构改进服务质量和提升医务人员的专业水平。3. 优化医疗资源:莱文DRG系统可以根据不同DRG组的需求,合理配置人力、物力和财力资源,减少医疗服务浪费和资源闲置,从而实现资源的优化和利用。DRG即“按疾病诊断相关分组”。
DRG医保付费系统可以根据就医者的病历信息,将病人按照相应的病组进行分类,然后为其提供一定的医保支付标准。DRG医保付费系统优点:1. 激发医疗机构的内部动力:DRG医保支付系统可以鼓励医疗机构更加注重医疗服务的质量和效果,提高医疗机构的内部动力,进一步推动医疗行业的发展。2. 促进合理使用医疗资源:DRG医保支付系统可以帮助医生进行更加合理的医疗决策,避免过度医疗或不必要的医疗,从而促进医疗资源的合理利用。3. 提高医疗系统的透明度:DRG医保支付系统可以提高医疗服务的透明化程度,让大众更加了解自身所需要支付的医疗费用,从而促进公平和公正的医疗服务。莱文DRG的标准化可以促进医院的质量管理和成本控制。DRG分组统计分析系统报价
莱文DRG评估结果的发放是及时、公开和准确。天津大型医院一般并发症目录诊断列表查询系统
DRGs-PPS可以分为标准、结算及监管三大体系。DRGs-PPS标准体系包含了数据标准、分组标准和支付标准三大内容。这些标准的确立是实现DRGs-PPS的基本前提。目前在国家相关标准尚未完全确定之前,各个地区应根据自身情况选择合适的标准,而不是被动地等待国家标准的出现。因为整个DRGs-PPS的实现,历史数据质量至关重要。不管实现怎样的标准,都有利于数据质量的提升,这必然为后续真正实现DRG支付打下坚实的基础。DRGs-PPS结算体系在DRGs-PPS标准体系,作为医保日常运行保障,包含了数据处理与分组、月度结算和年终清算三大内容。为了有效达成相关目标,一般而言DRGs-PPS结算需要分为月度结算和年终清算两大部分。年终清算依托于年度考核的结果,可有效实现医保对医院的“目标管理”的达成。天津大型医院一般并发症目录诊断列表查询系统