莱文病案首页反面导入HIS手术及操作数据相关介绍:手术类ICD9对接HIS手术麻醉,患者手术完成后,即同步手术数据,用户可选择性进行导入;操作类ICD9一对一关联HIS收费项目,患者产生费用后,即同步操作类数据,用户也可选择性进行导入;减少医生病案首页手工录入工作量,防止ICD9编码少录或者多录;针对AH19气管切开伴呼吸机支持≥96小时的分组,校检呼吸机使用时间是否≥96小时。莱文病案首页反面主手术可自主选择。通过莱文DRG系统可查询严重并发症或合并症(MCC)/一般并发症或合并症(CC)目录诊断列表。DRG系统的应用可以促进医疗卫生服务的优化和升级,提高医疗服务的质量和效率。医院合并症目录诊断列表系统推荐
DRG支付是平衡供需双方的支付方式,医院开展DRG病种成本核算,用数据说话,便于与医保部门的协商沟通,增加讨价议价的空间,争取医保的理解和支持。DRG支付下的医院全成本管控,不仅引导医疗资源合理配置,还打破总额预付对单体医院的收入限制。因为这种支付模式下,对患者而言,患者花较合适的钱,得到较佳的医疗方案,这是有效引导医院不断优化医疗服务;对医院而言,对临床标准化提出更高的要求,医院将进入以“病组管理”为中心的管理阶段。这对于医院而言,是挑战,也是机遇。谁能率先在这波浪潮变革中,及时调整策略和方向,谁将带起新医院的发展潮流。山东综合医院合并症目录诊断列表系统如何有效地管理和控制面向DRG的医疗服务成本?
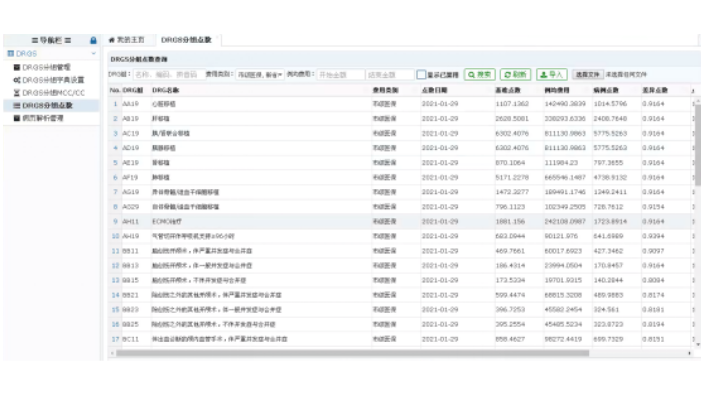
建立DRGs-PPS结算体系,包括了确定医保支付类型、支付规则与支付流程,对病例的结算数据进行自动分拣,区分出单病种病例、未入组病例、正常值病例、极低值、极高值及其它的特殊值病例,较后按照相对应的方式进行医保支付,主要包括DRG支付、单病种支付和项目支付。DRG年终决算以及医保基金管理系统的建设,实现基于DRG的医保控费分析、基金总额管理、预算管理、年终绩效考核与清算。按照DRG付费办法及其他相关政策规定的要求,提供对定点医疗机构的DRG“管理、费用、效率、安全”等指标的年度考核与清算数据的全方面管理,使年终考核清算工作向“科学、高效、合理”的方向建设发展。对考核维度、指标进行设定,对于考核和结果进行审批,实现市级、区级、院级、科室级的绩效考核指标统计分析。
莱文DRG系统的使用方法是什么?1. 数据收集:收集住院病人的临床信息,包括病历记录、检查报告、诊断证明、手术记录等信息。2. 数据录入:将收集到的病人信息录入莱文DRG系统中,包括基础信息、诊断信息、手术和医疗信息等。3. 诊断编码:对每个病人的入院诊断和出院诊断进行ICD-10编码。4. DRG分组:根据录入的病人信息和ICD-10编码,系统会自动将病人分组为相应的DRG(诊断相关群)。5. 审核修正:对于自动生成的DRG代码,医生或医院管理员需要对其进行审核,检查并修正错误或不合理的信息。6. 统计分析:系统可以对所有录入的病人进行统计分析,包括各DRG的病人数、住院天数、费用等信息,也可以针对选定的病种或DRG进行分析。7. 费用约定:与医保部门或社会保险部门等完成费用的约定和结算。医院应及时建立以DRG为依托的医疗质量管理体系。

DRGs分组手术查询系统是什么?有什么作用?DRGs分组手术查询系统是一个用于识别医院患者病历信息并自动分组、编码并计算医疗费用的系统。DRGs(Diagnosis Related Groups)是一种分类方法,是医院管理和计费的基本单位,按照医疗方案和病例等级将病人分组并计算出相应的医疗费用。作用:1. 方便医护人员诊断和医疗:DRGs分组手术查询系统通过识别患者病历信息、进行自动分组和编码,能够方便医护人员诊断和医疗,避免漏诊、误诊等问题。2. 优化病人医疗服务:DRGs分组手术查询系统通过对病人的分组和计价,可以对医药管理、床位使用等方面进行合理的安排与管理,从而优化病人的医疗服务。莱文DRG的全称是诊断相关组支付系统(DiagnosticRelatedGroup)。DRG医保付费系统优势
医保应用 DRG 付费所期望达到的目标是实现医-保-患三方共赢。医院合并症目录诊断列表系统推荐
莱文DRG系统实施中需要注意哪些问题?1.数据质量:莱文DRG系统需要对大量的医疗数据进行分类、归纳和管理,因此要求医疗数据的准确性和完整性。在系统实施中,需要确保数据的来源和采集方式规范一致,以确保数据质量的高度可靠性。2.过渡期控制:莱文DRG系统实施前后,需要有一个过渡期,并逐步进行调整和优化。在过渡期间,需要合理控制数据质量、业务规则和流程,以便在过渡期的运行中保证数据不丢失,同时确保实施后系统的稳定和高效。3.培训和意识:莱文DRG系统的实施需要考虑培训和意识的问题。必须对系统操作和流程进行培训和指导,并开展推广活动和意识形成教育,使用户尽快熟悉系统并充分利用其功能。医院合并症目录诊断列表系统推荐